Практически все женщины, за исключением редких индивидуумов, заинтересованы в рождении здорового ребенка. Понятие «здоровый ребенок» может иметь разные нюансы, но в целом речь идет об отсутствии отклонений в развитии будущего ребенка — как физическом, так и умственном. Важную роль в этом играет профилактика и раннее выявление пороков развития, которые могут быть спонтанными (случайными) на фоне нормального набора хромосом или же закономерными, то есть следствием генетических и хромосомных отклонений.
Еще в недалеком прошлом у плода, находящегося в утробе матери, выявить пороки развития, особенно совместимые с жизнью, было невозможно. С появлением УЗИ и внедрением его в практику акушеров-гинекологов 60–70 % пороков развития теперь можно обнаружить до 20–21 недели беременности.
Природный контроль нормального зачатия
Однако в связи с тем, что возраст женщин, планирующих беременность, значительно увеличился и в развитых странах достиг в среднем 30 лет, повысилась и частота осложнений беременности, связанных с патологическим зачатием. Чаще всего природа отбраковывает большинство зачатий, сопровождающихся отклонениями в наборе хромосом (моносомии, трисомии) и с генными мутациями, связанными с серьезными нарушениями обмена веществ. Но такие виды трисомий, как 13, 18 и 21, встречаются чаще всего, причем такая беременность может прогрессировать в некоторых случаях до родов. Поэтому так важно помнить, что с возрастом частота хромосомных отклонений, как и пороков развития, увеличивается.
В природе существует несколько уровней контроля качества зачатого материала. Первый уровень контроля наблюдается до имплантации и в первую неделю имплантации — это называют биохимической беременностью. В данный период отсеивается до 60–70 % всех оплодотворенных яйцеклеток, и так происходит у большинства млекопитающих.
Второй уровень контроля качества зачатий проходит на фоне клинической беременности до вступления в силу формирующейся плаценты (до лютеоплацентарного сдвига в выработке прогестерона, который наблюдается в 6–7 недель). Спонтанные потери беременности после имплантации встречаются в 25–31 % случаев, причем 80 % спонтанных абортов наблюдаются в первом триместре, и большая часть их произойдет до 6–8 недель беременности, что чаще всего бывает связано с плохой имплантацией дефектного плодного яйца. До 50 % потерь беременности возникает из-за хромосомных аномалий (в первом триместре — около 55–60 %, во втором — 35 %, а в третьем — 5 %).
Третий уровень контроля качества зачатий наблюдается после 8 недель и происходит обычно до 13–14 недель. Как показывают исследования, после 10 недель чаще теряются беременности из-за пороков развития на фоне нормального набора хромосом. К таким поражениям относят пороки развития нервной трубки, центральной нервной системы и сердечно-сосудистой системы.
Однако причиной потери беременности могут быть отклонения не только со стороны плода, но и со стороны матери — пороки строения и функции плаценты, определенные заболевания женщины. Чем больше прогрессирует беременность, тем меньше срабатывают механизмы проверки качества зачатого потомства, поэтому женщина может доносить до срока нормального родоразрешения плод с разными пороками развития.
Методы диагностики пороков развития плода
В прошлом из-за отсутствия диагностических методов поздние потери беременности встречались намного чаще, как и мертворождение, и смерть новорожденных из-за хромосомных аномалий и пороков развития. Чем позже прерывается беременность, тем больше риск возникновения осложнений, которые могут негативно повлиять на организм матери. Поэтому и врачей, и женщин давно уже интересует вопрос раннего выявления нарушений зачатия, чтобы принять решение о прерывании беременности или ее сохранении своевременно, а также выбрать тактику оказания помощи новорожденному с определенными пороками развития заранее (например, провести операцию сразу после рождения).
Современное акушерство использует в своей работе пренатальные (до рождения) скрининговые тесты, которые заключаются в выявлении определенных веществ в крови матери, уровень которых может меняться при ряде хромосомных аномалий и пороках развития. Определены также УЗИ-признаки на ранних сроках беременности, по которым можно заподозрить дефектное зачатие. Однако скрининги не являются диагностическими методами, потому что с их помощью невозможно определить набор хромосом плода и отклонения в них.
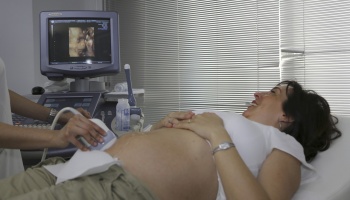
С помощью пренатальных диагностических методов обследования можно поставить диагноз, то есть определить конкретное нарушение развития и хромосомный набор (кариотип) плода. Хотя диагностических методов много, но чаще всего под пренатальной диагностикой понимают генетическую, целью которой является определение кариотипа ребенка.
До сих пор стандартный метод пренатальной диагностики предполагает забор ворсин хориона, забор околоплодных вод (амниоцентез) и забор крови плода (кордоцентез). Все эти три вида получения материала для диагностики — инвазивные, то есть связаны с проникновением инструментов в полость матки, поэтому сопряжены с риском потери беременности.
В последние годы появился новый метод диагностики — определение свободных фрагментов ДНК (cfDNA) из клеток плода в крови матери (или слизи канала шейки матки). Однако из-за дороговизны он пока что не внедрен в повседневную практику врачей.
Порядок пренатального диагностического консультирования
Ошибочно многие женщины считают, что пренатальные скрининги и диагностика заключаются только в определении уровня некоторых биохимических маркеров крови или определении кариотипа ребенка. В реальности пренатальное диагностическое консультирование (это более точное название для данного процесса) начинается с опроса семейной пары и сбора семейной истории, уточнения этнического происхождения женщины и мужчины, сбора генетической, акушерской, медицинской истории их прошлого с учетом желания женщины прервать беременность в случае обнаружения серьезных отклонений в развитии ребенка и хромосомных аномалий. Ведь далеко не все женщины пожелают прервать беременность при наличии ребенка, пораженного синдромом Дауна, например. И здесь могут сыграть роль как личные предпочтения, так и религиозные взгляды. Поэтому до того, как посылать беременную женщину на проведение пренатальных скринингов и диагностических тестов, важно знать, насколько результаты такого обследования важны для самой женщины, а не ее врача.
Также необходимо учитывать, что многие женщины, как и семейные пары в целом, не осознают, с какими трудностями им придется столкнуться в случае рождения ребенка-инвалида с пороками развития или хромосомными аномалиями. Пренатальное консультирование социальными работниками, а также встречи с семьями, где есть дети с аналогичными отклонениями в развитии, поможет оценить мужчине и женщине будущий уровень ответственности, занятости, финансовых затрат на уход за такими детьми и их воспитание.
Пренатальное диагностическое консультирование можно разделить на три этапа:
1) консультирование до проведения скрининговых и диагностических тестов, которое состоит из опроса, сбора информации о прошлых беременностях, рождении здоровых и больных детей и других важных фактов;
2) пренатальные скрининги, обсуждение полученных результатов, выбор диагностических методов обследования;
3) постскрининговое консультирование, которое включает обсуждение полученных результатов диагностики и выработку определенной тактики: сохранение или прерывание беременности, заблаговременное построение отношений со специалистами, лечебными и другими учреждениями, социальными службами, помощь которых потребуется после рождения ребенка. В обязанности врача также входит объяснение рисков потери беременности при проведении ряда инвазивных пренатальных диагностических методов.
Существуют также разные уровни пренатальной диагностики, которые следует обсудить с семейной парой с учетом их истории, этнической принадлежности, акушерской истории и других важных факторов.
В целом можно выделить семь уровней, или категорий, инвазивной пренатальной диагностики в зависимости от ее целей.
А (или I) — количественное определение хромосом 13, 18, 21, Х и Y.
В (или II) — простое кариотипирование (определение количества хромосом и грубые их нарушения).
Первые два уровня кариотипирования используются наиболее часто в акушерской практике при получении положительного результата пренатального скрининга и отсутствии отягощенной семейной и акушерской истории, а также у беременных женщин старше 35 лет (показанием для кариотипирования в таких случаях служит возраст матери).
С (или III) — кариотипирование с более детальным анализом определенных хромосом на основании семейной и акушерской истории (целенаправленная специфическая проверка определенных хромосом). Например, del(22q11.2) — синдром Ди Джорджи, del(7q11.23) — синдром Уильямса и др.
D (или IV) — кариотипирование с поиском отклонений в хромосомах при наличии определенных дефектов развития у плода (например, при обнаружении порока сердечно-сосудистой системы).
E (или V) — кариотипирование с детальным генотипированием, т. е поиск отклонений в генах, который может быть проведен с учетом семейной истории или по личной просьбе родителей. Например, в роду имеются случаи рождения детей с пороками развития.
Однако далеко не для всех наследственных заболеваний имеются данные о видах мутаций в генах, поскольку это новое направление в генетике и атласы связи изменений в генах и заболеваний только начали создаваться, поэтому не всегда можно определить наличие генетической связи между больными детьми и существующей беременностью.
F (или VI) — кариотипирование с целенаправленным генотипированием, когда известно, что один или оба родителя страдают передаваемым через определенные гены и хромосомы недугом, то есть аутосомно-доминантным или аутосомно-рецессивным заболеванием.
G (или VII) — определение пола плода, в частности генетических аномалий, связанных с X-хромосомой.
Существование нескольких уровней инвазивной пренатальной диагностики помогает не только выбрать правильное направление поиска хромосомной или генетической аномалии, но и объяснить семейной паре необходимость проведения такой диагностики.
Часто определение уровня хромосомной и генетической диагностики важно не только для беременных женщин, но и для тех, кто потерял одного или нескольких детей с отклонениями в развитии и врожденными пороками. Самая серьезная ошибка при трагических случаях — это умышленное игнорирование (часто медперсоналом) необходимости провести как вскрытие умершего ребенка (или плода), так и кариотипирование с учетом клинических и патологоанатомических находок. Также совершенно ложна тактика обвинения в потере беременности и ребенка «скрытых инфекций» у женщины и направление ее на объемное дорогостоящее обследование в поисках модных коммерческих диагнозов.
Риски при проведении пренатальной инвазивной диагностики
Чрезвычайно важно и абсолютно необходимо перед инвазивной пренатальной диагностикой ознакомить женщину с уровнями риска потери беременности при ее проведении. Решение женщины и ее согласие на проведение кариотипирования плода должно базироваться на понимании ею риска потери беременности. И зачастую индивидуальный риск поражения плода хромосомными аномалиями, который вычислили по биохимическим маркерам пренатального скрининга, может быть намного ниже риска потери беременности при проведении пренатальной диагностики. Каждая женщина должна знать, что любая процедура имеет побочные эффекты и осложнения, а также ограничения в получении достоверных результатов.
Уровень осложнений при проведении инвазивной пренатальной диагностики зависит от диагностического метода (вида материала для кариотипирования), срока беременности, возраста женщины, осложнений беременности.
Забор ворсин хориона (плаценты) обычно проводится в первом триместре (10–14 недель) через шейку матки, но также возможен и до 32 недель беременности через переднюю стенку живота. Этот вид диагностики имеет следующие уровни потерь беременности:
- потеря беременности с одним плодом — 2 %, до 24 недель — 1,3 %; потеря беременности с двумя плодами — 3,84 %, до 20 недель — 2,75 %;
- исход беременности после процедуры:
- выкидыши — 1,6–2,4 %;
- внутриутробная гибель плода — 0,4–0,5 %;
- прерывание беременности по показаниям — 3,8–10,1 %;
- роды живым ребенком — 87,6–94,3 %;
- возраст и процедура:
- потеря беременности у женщин до 30 лет — 1,5 %, 30–34 года — 1,7 %, старше 34 лет — 2 %.
Амниоцентез, или забор околоплодных вод, проводят с 15 до 38 недель беременности, и он имеет следующие уровни риска:
- потеря беременности с одним плодом — 1,9 %, до 24 недель беременности — 1,3 %; потеря беременности с двумя плодами — 3,07 %, до 24 недель — 2,54 %;
- исход беременности после процедуры:
- выкидыши — 1,2–1,5 %;
- внутриутробная гибель плода — 0,5–0,9 %;
- прерывание по показаниям — 2,5–5,7 %;
- роды живым ребенком — 92,1–95,5 %;
- возраст и процедура:
- потеря беременности у женщин старше 35 лет до 24 недель беременности — 0,17 %, до 28 недель беременности — 0,5 %;
- потеря беременности у женщин до 30 лет — 1,5 %, 30–34 года — 1,3 %, старше 34 лет — 1,4 %.
Забор крови из пуповины путем ее прокола (кордоцентез) для пренатальной генетической диагностики проводится очень редко. Обычно образцы такой крови требуются при подозрении на анемию плода с последующим проведением ему внутриутробного переливания крови, что может наблюдаться при иммунной и неиммунной водянке плода. Кордоцентез проводят также с целью определения уровня тромбоцитов и последующего их введения при необходимости. Если в истории имеется наличие генетического заболевания, связанного с нарушением обмена веществ, получение образца крови необходимо для проведения ее биохимического анализа и подтверждения генной мутации.
Кордоцентез не должен проводиться только с целью кариотипирования, особенно простого, так как он сопровождается высокими рисками потери беременности.
Поскольку кордоцентез проводят чаще всего между 18 и 24 неделями беременности, уровень потери беременности составляет от 1 до 25 % (зависит от состояния плода). Серьезными осложнениями такой процедуры бывают кровотечение из-за повреждения пуповины (20–30 % случаев) и замедление сердечного ритма у плода, или брадикардия (5–10 %).
Определение свободных фрагментов ДНК (cfDNA) клеток плода в крови матери — это новый метод диагностики с наименьшим уровнем осложнений и потерь беременности, однако он имеет ограничения в диагностике мутаций генов, потому что у ребенка есть только половина набора хромосом, полученных от матери. Степень поражения плода каким-то генетическим заболеванием при наличии такой же мутации у матери определяется путем исключения, что снижает уровень достоверности результатов.
В направлении разработки методик определения ДНК плода в крови и других жидкостях матери трудится много ученых, однако до сих пор нет четких рекомендаций, как нужно вести такую беременность, какие методы диагностики должны быть предложены беременной в случае обнаружения отклонений в ДНК плода.
Стоимость пренатальной диагностики
Еще один аспект описанной выше диагностики, о котором часто умалчивают врачи, — это стоимость процедур. Пренатальное диагностическое консультирование недешево даже в тех странах, где оно частично или полностью покрывается государственной или частной страховкой. Необоснованное направление женщины на пренатальное консультирование и обследование может серьезно повлиять на ее отношение к беременности, создать по-настоящему стрессовую ситуацию в ее жизни, привести к финансовым трудностям и отказу от других, более важных и необходимых видов обследования и лечения.
Поэтому всем врачам важно понимать и сообщать об этом всем пациентам, что пренатальное генетическое консультирование не обязательная процедура и что оно должно проводиться только по желанию и осознанному согласию беременной женщины.
В целом же пренатальная диагностика безопасна, поэтому она должна стать неотъемлемой частью оказания помощи беременным женщинам, однако, как и любое назначение, ее нельзя делать без показаний, использовать для запугивания и дальнейшего получения доходов.



Подскажите пожалуйста, насколько достоверны результаты неинвазивного метода диагностики? По крови матери. По узи все хорошо, по первому скринингу (кровь) повышенный риск рождения с 21 хромосомой. Был назначен амниоцентез. Не рискнули его делать. Сдали кровь на НИПТ тест.
Этот метод стал диагностическим и его чувствительность почти 99%.
Добрый день. ДНК тест показал 1:20 синдром дауна. До этого были 2 скрининга. Первый скрининг 1:80, второй 1:50. По УЗИ нет никаких проблем. Есть ли смысл в амнио? Какова вероятность родить здорового ребёнка?
ДНК тест — это диагностический тест, поэтому он не показывает результат в таком виде. Вы проходили не диагностический, а скрининговый тест по биохимическим маркерам. Поэтому необходимо определить кариотип ребенка. Для этого нужно провести забор околоплодных вод (амниоцентез) и определить кариотип ребенка. Это будет решающим моментом, сможете ли вы родить ребенка БЕЗ хромосомных аномалий.
Добрый день! Первая беременность была замершая на раннем сроке, вторая — впр плода, аплазия левой кисти, прерывание на 14 неделе. Подскажите, пожалуйста, какой анализ на кариотип из вышеперечисленных в статье, лучше нам с мужем сдать? Плод не исследовали, врачи сказали, что нет необходимости, знаю, что нужно было настоять.
Генетик сказал, что данная причина впр не генетическая, иначе поражена была бы вторая рука или нога, сказал, что вероятнее всего амниотический тяж, который привёл к ампутации. И кариотип нам сдавать не нужно, а нужно искать внутриутробную инфекцию.
Какое Ваше мнение по этому поводу?
Заранее большие спасибо за ответ!
Самый простой — кариотипирование. Хотя без определения кариотипа пораженного плода практическое значение вашего кариотипирования понижается. Амниотический тяж не возникает из-за инфекции, но может быть и при хромомосных аномалиях. Об инфекциях советую забыть. В реальности, можно ничего не искать и не проверять.
Елена Петровна, получается, через пол года после прерывания можно снова планировать беременность? И мой случай может оказаться случайностью?
Можно сразу же с новым циклом и не ждать полгода.
Спасибо большое за ответ. Просто наши врачи говорят, что после чистки нужно, чтобы организм восстановился в течение минимум полу года((
Это неправда.
Спасибо большое за ответы! Просто почему-то наши врачи настаивают выжидать пол года минимум после чистки, дабы восстановился организм.
Елена Петровна, ответьте пожалуйста ещё на один вопрос: в гистологии плаценты мне написали гнойный децидуид. Что это означает, у меня какие-то проблемы? Это инфекция или нет? Нужно ли это выяснять и лечить перед планированием беременности?
на самом деле такого гистологического диагноза нет. Когда происходит завершение беременности любым методом в месте прикрепления плаценты возникает воспалительный процесс для отторжения плаценты как инородного тела
Добрый день! Сейчас 28 неделя беременности, где можно сдать анализ на кариотипирование плода при таком сроке? Очень нужна информация.
В женской консультации узнайте.
Спасибо за статью!
Методы НИПТ стали уже достаточно доступны, т.к. можно провести их в РФ, а не отправлять биоматериал в Штаты.
На текущий момент стоимость НИПТ на основные трисомии стоят 17 тыс. рублей.
На основе результатов НИПТ можно уже принимать решение о проведении амниоцентеза.
Добрый день! В 31 год была первая беременность. Закончилась на сроке 21-22 неделе с диагнозом — гидроцефалия плода. Плод отправили на вскрытие, там обнаружили множественные пороки развития: внутренняя гидроцефалия, порок сердца (общий артериальный ствол), левосторонняя лучевая косорукость, аплазия 1-2 пальцев кисти и соответствующих костей пясти и запястья. Кариотипирование плода не проводилось из-за моей неосведомленности.
Подскажите, какие анализы из перечисленных в статье нужно будет сдать мне и мужу при планировании следующей беременности? И есть и необходимость выжидать полгода для зачатия?
Я не могу без всех деталей истории беременности и вашей семейной что-то конкретно посоветовать. Записывайтесь на онлайн консультацию
Здравствуйте! По гистологии замершей беременности трисомия 22 хромосомы . Есть шанс родить здорового ребёнка?
Почему нет?
Здравствуйте, подскажите, если анализ кариотипа плохой, можно ли вылечить??? Была замершая беременность. Отправили на обследование, поставили Даун.
https://doctorberezovska.com/magazin/%D0%9F%D0%BE%D0%B4%D0%BF%D0%B8%D1%81%D0%BA%D0%B0-%D0%BD%D0%B0-%D0%B7%D0%B0%D0%BA%D1%80%D1%8B%D1%82%D1%83%D1%8E-%D0%B3%D1%80%D1%83%D0%BF%D0%BF%D1%83-%D0%A1%D0%BF%D1%80%D0%BE%D1%81%D0%B8-%D1%83-%D0%95%D0%9F%D0%91-%D0%B8%D1%8E%D0%BB%D1%8C-2023-p567382751
Здравствуйте, мне 27, мужу 28.
Первая беременость в 25 лет закончилась прерыванием по мед показаниям в 13 недель, впо омфолоцеле. Кариотип абортуса 46 XX.
Вторая в 26 лет прерывание на 12 недели множественные пороки.
Кариотип плода 47XY+13
Третья беременость биохимическая так сказать, хгч поднялся тесты показали 2 полоски и через два дня пришли месячные.
Сейчас в стадии планирования опять.
Кариотипы наши с супрогом в норме!
Какие обследования нам пройти,чтобы выносить здорового ребенка?
Судя по кариотипам у вас были случайные дефектные зачатия, возраст не критический. Неизвестна ваша история, поэтому не могу ничего сказать. Записывайтесь на онлайн консультацию, буду уточнять детали.
Здравствуйте Елена Петровна! 37 лет, Rh(-).
В 12 нед прошла 1й скрининг, высокий риск тр21-1:51, тр13:36.
Плацента низко расположена по передней стенке.
Отправили к генетику и скорее всего предложат амниоцентез. Могу ли я заменить его НИПТ?
В таких случаях лучше сделать забор ворсин хориона (до 15 недель),так как амниоцентез можно делать с 16 недели.
Спасибо Вам , Елена Петровна, за Ваш труд! Здоровья и счастья Вам и Вашей семье!
Здравствуйте Елена Петровна! Мне 37 лет Rh(-).Беременность 6я. 2 здоровых детей. 2 выкидыша. 1 АГП 38.5 нед.
В 12 нед прошла 1й скрининг. Высокий риск тр21 1:51;тр13-1:32.Низко расположенная плацента по передней стенке. Отправляют к генетику, и скорее всего предложат амниоцентез.
Скажите, пожалуйста, можно его заменить НИПТ?
Очень хотела знать Ваше мнение, Вы своим пациентам , как альтернативу, амниоцентезу рекомендуете НИПТ?
Елена, здравствуйте. Подскажите, пожалуйста, мне 28 лет, первая беременность. если 1 и 2 скрининг показал риск трисомии 21 — 1:50, все остальные анализы в норме, по узи с ребёнком тоже всё хорошо. Обязательно ли было делать НИПТ или амниоцентез? Большое спасибо
Обязательного ничего нет. Но НИПТ проводят на ранних сроках. После 12 недель проводят уже диагностику. До 16 недель забор ворсин хориона, после 16 недель — амниоцентез
Здравствуйте, Елена Петровна. Подскажите, пожалуйста, нужно ли делать кариотипированние супругов в нашей ситуации. Возраст 26 лет. Были 3 выкидыша на сроке 6 недель и ЗБ на сроке 8 недель. Кариотип плода не делали. Врач даже об этом не говорил. Гормоны, узы, щитовидку, тромбофиллию исследовали. Все в норме. Заболеваний нет. Спермограмма в норме. По роду заболеваний с хромосомными нарушениями не были. Врач настаивает на кариотипировании, так как все остальное уже обследовали. Спасибо за внимание.
Здравствуйте!
Очень переживаю из-за неврологической патологии, рецидива и невынашивания.
Подскажите, пожалуйста, при герпетической инфекции какой анализ сдать для того чтобы зачать, выносить и родить?